PATHOLOGIES
HYPERTROPHIE BENIGNE DE PROSTATE
Définition
L’augmentation de volume de la prostate, adénome prostatique ou hypertrophie bénigne prostatique (HBP) est une pathologie extrêmement fréquente chez l’homme. Elle peut avoir comme conséquence l’apparition progressive d’une gêne à l’évacuation de la vessie ou des envies fréquentes d’uriner et d’autres complications (calculs, hématurie, rétention d’urines, infections, insuffisance rénale…). Une intervention chirurgicale est indiquée lorsque le traitement médical n’est plus efficace et dans le cas de complications.
Comment dépister une hypertrophie bénigne prostatique ?
Les signes qui évoquent des troubles liés à l’HBP sont :
- Un besoin de pousser pour uriner
- Une impression de mauvaise vidange vésicale
- La faiblesse du jet
- La nécessité de plusieurs levers nocturnes pour des envies d’uriner
- Des mictions fréquentes
- Un besoin impérieux d’uriner (nécessité d’uriner très rapidement pour un besoin urgent) suivi parfois de fuites urinaires
Testez l’état de votre prostate avec le SCORE IPSS
Quel traitement ?
Un traitement médical de l’hypertrophie prostatique est habituellement proposé en première intention. Il peut avoir certains effets secondaires et une efficacité limitée.
L’intervention chirurgicale est proposée lorsque le traitement médical n’est plus suffisamment efficace ou lorsqu’une complication apparaît.
Elle consiste à enlever l’adénome pour élargir le canal urinaire, le plus souvent par voie endoscopique.
Cette intervention est traditionnellement réalisée à l’aide d’un résecteur monopolaire (REP ou RTUP) avec de bons résultats fonctionnels mais une hospitalisation de plusieurs jours nécessaire et un risque de saignement important dans les 3 semaines qui suivent l’intervention.
De nouvelles techniques se sont développées ces dernières années: la résection bipolaire, la photovaporisation laser ou l’énucléation laser.
Nous avons décidé de nous équiper de la technique qui a les meilleurs résultats fonctionnels sur le long terme: l’énucléation laser Holmium.
Cette technique permet également, contrairement à la photovaporisation laser Greenlight, d’avoir une analyse histologique de la prostate.
Ce traitement se réalise en passant par voie naturelle, trans-urétrale. Il consiste à élargir le canal de l’urètre intra-prostatique en enlevant l’adénome qui l’entoure. Le résultat est souvent définitif et permet d’arrêter le traitement médical.
L’efficacité est comparable avec une résection de prostate mais avec des saignements beaucoup plus faibles et une durée d’hospitalisation très raccourcie.
Cette chirurgie est de plus en plus souvent réalisée en ambulatoire sous anesthésie générale ou rachianesthésie (équivalent de la péridurale).
La prise d’antiagrégant plaquettaire ou anticoagulant peut être arrêtée pendant plusieurs jours ou éventuellement poursuivie à faible dose, suivant les avis du cardiologue et de l’anesthésiste.
Suites habituelles
Une sonde vésicale, mise en place en fin d’intervention, est retirée le plus souvent entre 1 et 3 jours après votre intervention de l’hypertrophie prostatique.
Vous pouvez ressentir une irritation du canal urinaire dans les heures ou les jours qui suivent l’intervention. Il vous est recommandé de boire abondamment, d’uriner régulièrement pour laver la vessie et éviter que les urines deviennent rouges. La formation de caillots peut entraîner un blocage des urines. Il vous est aussi conseillé d’éviter tout effort ou déplacement important dans le premier mois suivant l’intervention.
La reprise de vos activités doit être progressive en évitant les efforts et les rapports sexuels pour un mois. Au-delà, il n’y a aucune restriction particulière. Le résultat fonctionnel sur les mictions est progressif dans un délai d’environ 1 à 3 mois. Pendant cette période, vous pouvez ressentir des envies pressantes ou des brûlures en urinant.
Il est également possible d’avoir une incontinence urinaire transitoire pendant cette période mais celle ci disparaît dans les 3 mois qui suivent votre intervention.
L’effet secondaire principal est l’éjaculation rétrograde. Celle-ci se caractérise par l’absence d’émission de sperme au moment de l’orgasme.
La résection prostatique (avec ou sans laser) n’entraîne pas d’incontinence ni de dysfonction érectile.
CANCER DE LA PROSTATE : TRAITEMENT
Le cancer de la prostate est le deuxième cancer chez l’homme. Grâce à la politique de dépistage par le PSA la mortalité du cancer de prostate a diminué mais le nombre de nouveaux cas augmente.
En fonction de plusieurs critères (l’extension locale, le taux de PSA et le score de Gleason) plusieurs options de traitement sont possibles :
- L’ablation de la prostate ou prostatectomie totale
- La radiothérapie ou la curiethérapie
- Thérapie hormonale – qui n’est pas curative et est généralement associée à une radiothérapie
- Surveillance active
Chirurgie pour l’ablation de la prostate cancéreuse
Pour les cancers de la prostate localisés, la prostatectomie radicale (ablation complète de la prostate et des vésicules séminales) est considérée comme le traitement de référence chez l’homme de moins de 70 ans. Cette chirurgie a plusieurs objectifs :
- L’objectif premier est de réaliser un traitement optimal du cancer en réalisant l’exérèse de l’ensemble du tissu tumoral
- Cette chirurgie doit être réalisée en essayant de réduire au minimum les effets secondaires que sont l’incontinence urinaire et la dysfonction érectile.
Cette chirurgie peut être réalisée par chirurgie ouverte ou par chirurgie mini invasive (laparoscopique ou robotisée).
La chirurgie ouverte traditionnelle nécessite une incision d’environ 10 à 20 cm avec de bons résultats carcinologiques et fonctionnels mais avec davantage de risque de saignements, des douleurs post opératoires plus importantes et une hospitalisation plus longue.
La chirurgie mini invasive laparoscopique ou robotique permet avec l’aide d’une caméra placée dans le ventre de réaliser l’exérèse de la prostate en ne réalisant qu’une série d’incisions d’environ un cm.
Ces techniques permettent une réduction de la perte sanguine, une diminution de la douleur post-opératoire, une amélioration de la récupération fonctionnelle et un rétablissement à la vie normale plus rapide.
La curiethérapie prostatique
Il s’agit d’une technique réservée à certains types de cancers localisés, qui permet une bonne efficacité sur le contrôle tumoral et des effets secondaires faibles.
Traitement du cancer de la prostate par radiothérapie
Traitement à base de puissants rayons X émis par une machine ou par des grains radioactifs implantés dans la prostate pour éliminer les cellules cancéreuses. Lorsque le cancer de la prostate est localisé, la radiothérapie peut être envisagée comme alternative à la chirurgie. La radiothérapie externe permet également de traiter les cancers trop étendus dans le bassin pour pouvoir être traités par voie chirurgicale mais qui n’ont pas atteint les ganglions lymphatiques. Dans les cas avancés, la radiothérapie permet de faire régresser les tumeurs et soulage la douleur des patients.
Il est important d’être informé des risques de la radiothérapie. En effet, elle peut endommager les nerfs et des structures importantes impliquées dans la fonction sexuelle. De nombreux patients traités par curiethérapie ou par radiothérapie développent des troubles de l’érection (jusqu’à 50% selon certaines études). Bon nombre de patients traités par radiothérapie sont également placés sous hormonothérapie, ce qui a un impact négatif immédiat sur la fonction sexuelle.
Traitement du cancer de la prostate par hormonothérapie
Thérapie qui vise à traiter le cancer de la prostate en bloquant la production d’hormones masculines (androgènes), comme la testostérone, qui participent au développement du cancer de la prostate. La production d’hormones peut également être neutralisée par voie chirurgicale, via l’ablation des testicules (principale source de la testostérone), ou médicamenteuse.
L’hormonothérapie a pour cible les cancers qui se sont propagés au-delà de la prostate et qui sont par conséquent hors d’atteinte pour les traitements locaux comme la chirurgie ou la radiothérapie. Elle est également très efficace pour soulager la douleur et les symptômes pénibles de la maladie lorsqu’elle est à un stade avancé.
Bien que l’hormonothérapie ne permette pas la guérison, elle permet généralement de diminuer ou de freiner l’avancée de la maladie, parfois pour plusieurs années.
Surveillance active
Elle concerne les patients atteints d’un cancer de la prostate localisé à l’évolution si lente qu’il est peu probable qu’ils en souffrent au cours de leur vie, à plus forte raison les patients âgées.
CANCER DU REIN
Les tumeurs rénales sont découvertes de plus en plus souvent fortuitement à l’occasion d’un bilan de santé.
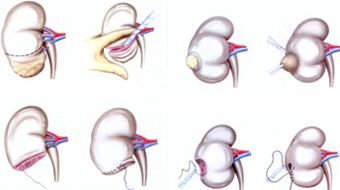
Néphrectomie partielle
Il existe de nombreuses situations bien différentes en fonction de leur nature (bénignes ou malignes), de leur taille, de leur localisation dans le rein.
Le diagnostic est le plus souvent radiologique.
Dans certains cas ce diagnostic peut être confirmé avant l’opération en réalisant une biopsie de la lésion par voie percutanée.
Le traitement des tumeurs et cancers du rein est avant tout chirurgical : ablation complète du rein (néphrectomie élargie), ablation partielle (néphrectomie partielle ou tumorectomie).
La chirurgie partielle du rein permet d’améliorer la fonction rénale globale et améliore à long terme la survie globale en diminuant les complications liées à l’insuffisance rénale.
Ces opérations sont le plus souvent réalisées par chirurgie mini invasive (robot-assistée ou par coelioscopie) pour une récupération plus rapide et moins de douleurs post-opératoires.
La chirurgie mini-invasive présente plusieurs avantages potentiels pour les patients atteints d’un cancer du rein, notamment :
- Excellents résultats cliniques et contrôle efficace du cancer du rein
- Hospitalisation plus courte
- Faibles saignements
- Ablation des tumeurs et reconstruction du rein ultra précises
- Probabilité accrue de préserver le rein dans certaines opérations
- Faibles risques de complications opératoires
La préservation des tissus sains du rein peut prévenir une néphropathie ultérieure et même le recours à la dialyse.
Le diagnostic tumoral sera confirmé par l’analyse microscopique sur la pièce opératoire réalisée par l’anatomopathologiste.
Dans de rares cas un traitement complémentaire peut être nécessaire : les antiangiogéniques (pas de radiothérapie, ni de chimiothérapie).
En cas de découverte d’un cancer du rein vous pourrez consulter dans la semaine un des membres du cabinet URODOC exerçant sur Montpellier, Castelnau le Lez, Lunel, Sète, Clermont l’hérault ou Lodève.
Après avoir établi un diagnostic à l’aide d’examens complémentaires (scanner ou IRM) ainsi qu’éventuellement une biopsie en collaboration avec nos confrères radiologues, votre urologue décidera :
- Soit d’une simple surveillance
- Soit d’une intervention chirurgicale. Dans ce cas vous serez opéré dans la clinique du millenaire à Montpellier ou dans la Clinique du Parc à Castelnau le lez. Ces deux établissements sont équipés d’un plateau technique de pointe et notamment du nouveau robot chirurgical Da Vinci X.
- Soit d’un traitement focal par radiofréquence en collaboration avec nos confrères radiologues.
CANCER DE LA VESSIE
Epidémiologie
La fréquence du cancer de la vessie est de plus de 10000 nouveaux cas/an en France.
Les facteurs de risque sont les mêmes : Tabagisme et exposition à des substances chimiques.
Signes cliniques
Ils sont variés et non spécifiques, mais sont principalement représentés par une hématurie (sang dans les urines), d’abondance variable mais volontiers récidivante. Des urgences mictionnelles, mictions fréquentes ou infection urinaires à répétition peuvent se manifester.
Examens complémentaires
Une échographie de vessie peut orienter sur le diagnostic.
Un uroscanner explorant tout le haut appareil urinaire et la vessie recherchera d’autres localisations de la maladie et des signes d’extension en dehors de l’organe.
Il sera complété par un scanner thoracique si une masse cancéreuse est suspectée.
Une cytologie urinaire peut orienter sur le, grade histologique de la maladie et donc son agressivité.
Traitements
Le traitement du cancer de la vessie repose principalement sur la résection trans-urétrale de la lésion vésicale (RTUV) au bloc opératoire. Cet acte permet une analyse précise de la lésion, sa profondeur et son agressivité.
Selon les cas, plusieurs traitements sont indiqués :
- En cas de tumeur n’infiltrant pas le muscle de la vessie, un traitement «conservateur» sera mis en place. La RTUV cherche à retirer toute la lésion et peut être faite plusieurs fois si besoin.
- Selon l’agressivité de la tumeur, un complément de traitement par injections intravésicale hebdomadaires pourra être nécessaire (Mitomycine C ou BCG), son but étant de diminuer le risque de récidive du cancer.
- En cas de tumeur infiltrant le muscle de la vessie, la RTUV et les injections ne sont pas suffisantes, et une ablation de la vessie est nécessaire (Cystoprostatectomie chez l’homme, pelvectomie antérieure chez la femme). Une chimiothérapie pré-opératoire peut être nécessaire pour augmenter les chances de succès de l’intervention.
Un suivi rapproché par imagerie médicale, cytologies urinaires est toujours nécessaire. En cas de traitement conservateur, une surveillance par cystoscopies (caméra dans la vessie) répétées est indispensable.
LITHIASE URINAIRE
La maladie lithiasique ou lithiase urinaire est due à la formation de calculs dans les voies urinaires (reins, uretère, vessie).
Ces calculs urinaires sont le plus souvent d’origine alimentaire.
La taille de ces calculs et leur nature peut être très variable.
Les calculs, lorsqu’ils sont localisés dans le rein, sont généralement asymptomatiques. Le calcul devient douloureux lorsqu’il descend du rein et s’engage dans l’uretère où il peut rester enclavé.
Il empêche alors l’écoulement des urines, ce qui provoque une augmentation de la pression dans les cavités rénales. Cette mise en tension brutale des voies excrétrices est très douloureuse, on appelle cela la colique néphrétique.
Traitement de la lithiase urinaire
Le traitement des lithisases intervient soit pendant la phase urgente de la colique néphrétique, soit en préventif lorsque leur taille se justifie.
A l’exception des acides uriques, les calculs urinaires ne peuvent se dissoudre sous aucun traitement médicamenteux et leur élimination requiert une fragmentation.
Les techniques modernes de fragmentation ont permis d’abandonner complètement la chirurgie ouverte au profit de voies d’abord mini-invasives,endoscopiques ou extracorporelles. Le choix du traitement dépend du type, de la taille, du nombre et de la localisation des calculs. Les raisons de ce choix vous seront expliquées par votre urologue.
La lithotritie extracorporelle
La lithotritie extracorporelle consiste à fragmenter le calcul à l’aide d’un générateur d’ondes de chocs (lithotriteur) qui sont transmises et focalisées sur le calcul à travers la paroi de l’abdomen. Le calcul est repéré à l’aide de la radioscopie intégrée de la machine et visé. Aucune incision n’est nécessaire et aucun instrument n’est introduit dans les voies urinaires. L’intervention se déroule avec une sédation, en ambulatoire avec retour à domicile le jour même.
L’urétéroscopie laser
L’urétéroscopie (souple ou rigide) consiste en l’exploration endoscopique des voies urinaires hautes. Un appareil optique (urétéroscope) est introduit par l’urètre dans la vessie, puis dans l’uretère jusque dans les cavités rénales. Elle permet une exploration complète des voies urinaires et surtout, par l’introduction d’une fibre optique, de fragmenter le calcul au laser. Les fragments peuvent ensuite être récupérés à l’aide d’un panier pour être envoyés en analyse spectrophotométrique afin d’en déterminer la nature. Une sonde urétérale est ensuite mise en place pendant quelques jours, pour être enlevée secondairement sous anesthésie locale. La technique est mini-invasive et ne requiert aucune incision. Une anesthésie générale est nécessaire pour le bon déroulement de l’intervention. L’intervention est réalisée en ambulatoire.
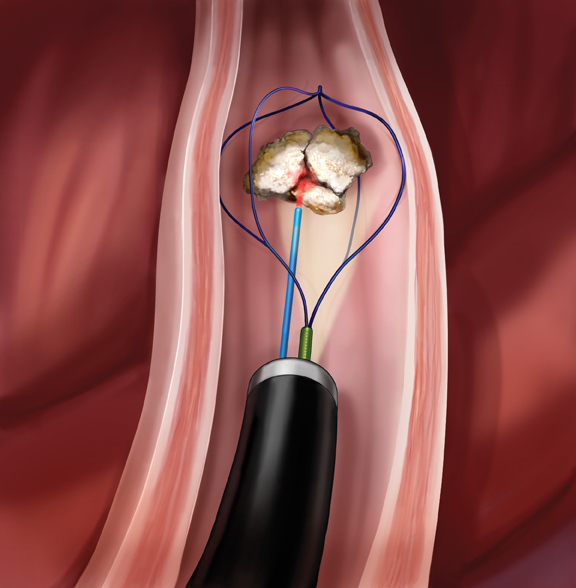
La nephrolithotomie percutanée
Pour les calculs urinaires les plus volumineux il peut être nécessaire de réaliser une mini incision pour ponctionner le rein. Il s’agit de la nephrolithotomie percutanée.
PREVENTION DE LA LITHIASE URINAIRE
La lithiase urinaire est une affection très fréquente puisqu’elle touche 5 % à 10 % de la population dans les pays industrialisés. Cette maladie peut récidiver dans 50 % des cas à 5 ans en l’absence de traitement préventif.
Environ un calcul sur deux est d’origine alimentaire, mais certaines maladies génétiques sont à l’origine de calculs urinaires récidivants. Ainsi, la cystinurie est une maladie responsable de la fabrication de calculs urinaires particulièrement récidivants en l’absence de prise en charge spécialisée.
L’analyse des calculs est donc un élément primordial du diagnostic puisqu’elle renseigne sur les facteurs qui ont contribué à leur formation et fournit des indications précieuses quant à leur cause. Ainsi à la suite de la prise en charge chirurgicale souvent indispensable à l’élimination des calculs urinaires, il est primordial de réaliser des analyses biologiques afin de déterminer la nature des calculs et donc l’origine de ces derniers.
La recherche des causes responsables de la formation des lithiases est réalisée par les néphrologues et a pour objectif de mettre en place des traitements spécifiques afin d’éviter la formation de nouveaux calculs, l’augmentation en taille de ceux déjà existants et la survenue de complications.
Nous travaillons en collaboration avec l’équipe de néphrologie de la clinique du Parc:
https://www.nephrologuemontpellier.fr
Quelles sont les causes de la formation des calculs rénaux ?

IINCONTINENCE URINAIRE : DEFINITION
Incontinence urinaire chez la femme
La bandelette sous-urétrale est le traitement le plus performant pour traiter l’incontinence urinaire d’effort en cas d’échec de la rééducation.
Principe de l’intervention
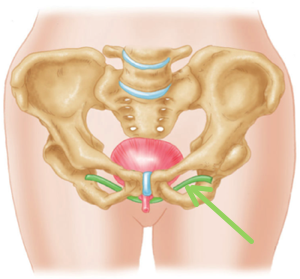
Elle consiste à positionner sous l’urètre une petite bandelette en matériel synthétique. Cette bandelette, telle un hamac, restera sous l’urètre, le soutenant lors de l’effort afin d’empêcher les incontinences. Deux principaux types de bandelettes sont commercialisés (TVT ou TOT). Le choix dépendra essentiellement du bilan pré opératoire (bilan urodynamique).
Préparation à l’intervention
Avant l’intervention : comme pour toute intervention chirurgicale, une consultation d’anesthésie a lieu quelques jours avant l’intervention. Le choix de l’anesthésie : anesthésie locale, anesthésie locorégionale (seule la partie inférieure du corps est endormie) ou anesthésie générale (vous dormez complètement) est effectué par le chirurgien et le médecin anesthésiste en fonction de votre dossier et en tenant compte de votre avis.
Technique opératoire
L’intervention a lieu après s’être assuré, par une analyse d’urines récente, que vous n’avez pas d’infection urinaire. En cas d’infection, votre intervention est différée jusqu’à stérilisation des urines.
Au bloc opératoire, en position gynécologique, trois petites incisions sont pratiquées, l’une de 1,5 cm à l’intérieur du vagin, deux de quelques millimètres sur le pubis ou à la racine des cuisses. La bandelette est passée et positionnée sous l’urètre à l’aide d’aiguilles.
En fin d’intervention, peuvent être mis en place une sonde dans la vessie et un tampon dans le vagin. La durée de l’intervention est de 20 à 30 minutes.
Suites habituelles
La sonde urinaire et le tampon vaginal sont retirés, après avis de votre chirurgien, après quelques heures. Cette intervention est habituellement réalisée en ambulatoire (une journée d’hospitalisation). L’intervention est peu douloureuse.
Vous pourrez ressentir quelques brûlures en urinant ou constater que vous urinez avec un jet plus faible. Des pertes vaginales sont possibles pendant quelques jours.
La durée de la convalescence est en moyenne de deux semaines, cette durée pouvant être adaptée en fonction de votre profession.
Dès votre sortie, vous pourrez reprendre une activité normale en évitant les efforts violents et le port de charges lourdes (supérieures à 5kg). Vous devrez éviter les bains et vous abstenir de relations sexuelles et d’activités sportives pendant quatre semaines. Une consultation de contrôle est prévue quelques semaines après votre intervention.
En cas de brûlures urinaires persistantes, d’urines troubles ou d’odeur « forte », de fièvre, de difficultés importantes pour uriner, n’hésitez pas à nous contacter ou prendre rendez-vous sur doctolib pour consulter un urologue à Montpellier.
Incontinence urinaire chez l’homme
La bandelette sous-urétrale chez l’homme
Il a été développé très récemment sur le même principe une technique de bandelette sous urétrale chez l’homme chez l’homme présentant une incontinence urinaire.
Cette nouvelle bandelette est une technique simple réalisée sous anesthésie générale ou locorégionale avec deux ou trois jours d’hospitalisation.
Les résultats sont très satisfaisants avec des taux de succès (suppression des fuites) pour les incontinences urinaires minimes à modérées d’environ 80 %.
En cas d’echec de la bandelette ou d’incontinence urinaire trop importante il pourra être envisagé la pose d’un sphincter urinaire artificiel.
DESCENTE D’ORGANE A MONTPELLIER
Descente d’organe – Chirurgie du Prolapsus
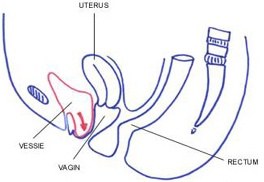
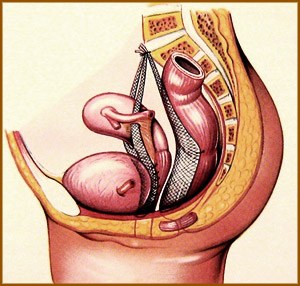
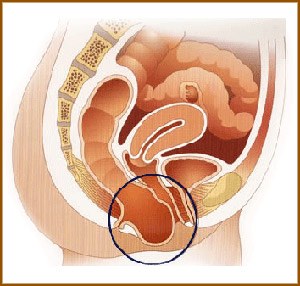
Les organes présents dans le petit bassin féminin sont maintenus grâce à un ensemble de muscles (élévateurs de l’anus) et de ligaments qui constituent le plancher pelvien. On parle de prolapsus, anomalie appelée communément « descente d’organe ». Lorsque ces organes ne sont plus soutenus et font saillie à des degrés divers dans le vagin ou même au-delà de la vulve si le prolapsus est extériorisé.
Il peut concerner isolément ou en association la vessie (cystocèle), l’utérus (hystérocèle) et le rectum (rectocèle).
Une intervention chirurgicale par voie mini invasive peut être proposée si le prolapsus est important et occasionne une gêne dès que l’on est debout.
- Réalisée par coelioscopie ou par chirurgie robot assistée elle permet de fixer définitivement les organes par des treillis polypropylène : c’est la promontofixation
- Réalisée par voie vaginale, elle utilise aussi du matériel prothétique avec des avantages et inconvénients par rapport à la voie coelioscopique qui seront expliqués par le chirurgien.
L’important est de retrouver le meilleur confort possible des trois fonctions : mictions, sexualité, transit.
Avant de réaliser une intervention, votre chirurgien du cabinet URODOC vous proposera de réaliser un bilan urodynamique.
Ces bilans sont effectués par un membre de notre équipe dans la clinique du Millénaire à Montpellier.
Avec les deux types de techniques, les rapports sexuels sont possibles dès cicatrisation et après un mois. Le risque principal est la récidive car les prolapsus sont dus à un vieillissement des tissus. Il faudra donc éviter après l’intervention les efforts importants comme soulever des valises lourdes, des meubles, ou encore la constipation.
Le traitement de l’incontinence urinaire d’effort peut être associé à celui du prolapsus ou réalisé isolément pour une fuite d’urine sans prolapsus. Ce traitement repose sur la mise en place d’une bandelette sous le canal de l’urètre qui conduit l’urine de la vessie à la vulve.
SOS CALCULS URINAIRES MONTPELLIER
Les calculs urinaires se forment dans les reins. Ce sont comme des petites pierres dont l’apparition est favorisée selon l’alimentation, les facteurs génétiques ou encore l’état de santé d’une personne. Les calculs sont formés à partir des cristaux présents dans l’urine.
Bien que de nombreux calculs urinaires, de petite et moyenne taille, s’évacuent facilement et sans douleur par les voies urinaires sans problème, il arrive que certains calculs provoquent une inflammation au niveau du système urinaire. C’est cette inflammation qui empêche l’élimination du calcul et provoque une crise douloureuse de colique néphrétique, qui conduit à une consultation chez un urologue Montpellier.
En cas de crise de colique néphrétique (douleurs liées à des calculs urinaires) un chirurgien de l’équipe URODOC pourra vous prendre en charge 24 heures sur 24 7j/7 dans le cadre de SOS Calculs urinaires sur Montpellier, Castelnau le Lez, Sète ou Lunel.
Vous présentez une colique néphrétique ?
Généralement, la présence de calculs urinaires dans l’organisme n’est pas détectée. Les cristaux sont en majorité évacués par les urines. Toutefois, il arrive que les calculs ne puissent pas s’évacuer à cause de leurs tailles ou d’une inflammation du système urinaire. Bien souvent, cela cause une crise de douleur appelée la colique néphrétique.
La colique néphrétique se manifeste, en général, par une violente douleur aiguë dans le bas du dos. Elle nécessite une prise en charge et des traitements anti-inflammatoires et antalgiques. À la suite d’une crise, les récidives sont fréquentes.
Mais, pas d’inquiétude. Un Chirurgien urologue de l’équipe URODOC est d’astreinte 7j/7 24 heures sur 24 sur les différentes cliniques de Montpellier et de sa région (Clinique du Millénaire et Clinique Saint Roch à Montpellier, clinique du Parc à Castelnau le Lez, clinique Via Domitia à Lunel, clinique sainte Thérèse à Sète) pour prendre en charge le plus rapidement possible votre calcul des voies urinaires.
En cas de douleurs non contrôlée de complication liée à la colique néphrétique (fièvre ou insuffisance rénale) il vous faudra passer par les urgences de la clinique du Millénaire, de la clinique Saint Roch de la clinique du Parc, de la clinique via Domitia ou de la clinique sainte Thérèse.
Vous serez dans un premier temps pris en charge en urgence par le médecin urgentiste pour traiter votre douleur. Par la suite un urologue du cabinet URODOC s’occupera d’une prise en charge chirurgicale (urétéroscopie laser ou lithotritie extracorporelle) si celle-ci s’avère nécessaire.
Vous habitez proche de Montpellier et vous présentez un calcul urinaire, rénal ou urétéral ?
Suite à un passage aux Urgences de Montpellier ou chez votre généraliste il vous a été diagnostiqué un calcul des voies urinaires ? Dans ce cas il vous suffit de contacter le cabinet URODOC qui vous proposera un rendez-vous dans les 24 heures avec l’un des huit urologues de l’équipe sur les différents sites de consultation de Montpellier et de sa région.
> Prendre rendez-vous sur Doctolib
ou
rendez-vous par Téléphone : 04 67 20 21 83
Prise en charge métabolique
Depuis près de vingt ans, les techniques de traitement et de prévention des calculs urinaires à beaucoup évolué. Selon des analyses cliniques de la composition des calculs, les professionnels du milieu constatent que cette composition à totalement changé.
De nos jours, les spécialistes sont catégoriques : le changement dans nos habitudes alimentaire a changé la constitution des calculs, ainsi que leur fréquence d’apparition. En effet, une consommation importante de protéines, un excès de sel alimentaire ou encore une hydratation insuffisante peuvent conduire à la formation de calculs urinaires au niveau des reins. C’est pourquoi, afin d’éviter la formation de nouveaux calculs, nous conseillons un régime alimentaire adapté ainsi qu’une consommation d’au moins deux litres d’eau par jours.
Une fois votre calcul traité vous serez pris en charge conjointement avec nos confrères néphrologues et diététiciens pour un bilan métabolique complet et éviter les récidives de calcul urinaire.
Dans ce sens le premier centre montpellierain de la lithiase a été crée conjointement par Urodoc et l’Equipe de Nephrologie du Lez:
lithiase-urinaire-montpellier.fr
Symptômes des calculs urinaires
Bien que les symptômes soient variés chez ceux qui s’offrent de calculs urinaires, voici une liste non exhaustive des symptômes liés :
- Envie d’uriner intense et fréquente
- Violentes douleurs dans le dos et le bas ventre
- Nausées et vomissements
- Frissons ou fièvre
- Urine trouble avec parfois du sang visible à l’œil nu
Vous pouvez n’avoir qu’une partie de ces symptômes en cas de calcul urinaire.
